





Здоров’я жінки у різних періодах життя
На початку листопада 2015 року в ошатній і модерновій залі готелю «Рамада Енкор» в Києві відбулася грандіозна подія – науково-практична конференція «Медична турбота про якість жіночого здоров’я у різних періодах життя», − що зібрала близько 1000 лікарів з усіх куточків країни.
Організатором традиційних «Осінніх зустрічей» лікарів є кафедра акушерства, гінекології та медицини плода Національної медичної академії післядипломної освіти ім. П.Л. Шупика та Українська асоціація перинатальної медицини.
Щороку генеральним спонсором цих заходів стає всесвітньо відома компанія «Ріхтер Гедеон», яка давно сповідує принципи високої корпоративної соціальної відповідальності і пропагує здоровий спосіб життя. Вдруге до неї приєдналася й компанія «Біонорика».
Вдало підібрана програма, дружня й тепла атмосфера заходу сприяли приємному спілкуванню колег. Прозвучала нова інформація і останні світові дані щодо діагностики і лікування дисфункціональних маткових кровотеч, міоми матки, гіперандрогенії, ендометріозу, хронічного тазового болю тощо.
Відкрив конференцію д.мед.н., професор, член-кореспондент НАМН України, перший проректор Національної медичної академії післядипломної освіти ім. П.Л. Шупика, Президент Українського товариства перинатальної медицини − Юрій Петрович Вдовиченко.
Перший виступ незмінного модератора заходу – д.мед.н., професора, завідуючої кафедри акушерства, гінекології та медицини плода Національної медичної академії післядипломної освіти ім. П.Л. Шупика, Заслуженого лікаря України – Світлани Іванівни Жук мав назву «Якість життя сучасної жінки: вчора, сьогодні, завтра».
Світлана Іванівна підкреслила, що за останні 10 років кардинально змінилася структура гінекологічної патології. Нині найчастіше зустрічаються: порушення менструального циклу (аномальні маткові кровотечі), безпліддя, лейоміома, ендометріоз, запальні і незапальні захворювання органів малого таза, нейроендокринні синдроми, синдром передчасного виснаження яєчників.
Репродуктивний потенціал жінки, подарований їй природою, – суттєвий. Проте він має бути раціонально використаний жінкою, особливо в наш час. Функціональний стан яєчників не завжди відповідає біологічному віку жінки. Часто репродуктивні можливості вичерпуються значно раніше ніж буде досягнуто мети, заради якої відкладається народження дітей. За наявності факторів ризику необхідно оцінити оваріальний резерв раніше, тобто у розквіті репродуктивного періоду.
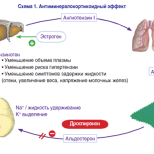
Згідно зі світовими стандартами, до методів оцінки оваріального резерву належить: визначення концентрації фолікулостимулюючого і лютеїнізуючого гормонів у сироватці крові, вмісту в крові антимюлерового гормону, сироваткового рівня естрадіолу, активності інгібіну В, ультразвукове визначення об’єму яєчників, підрахунок кількості антральних фолікулів.
Знижений яєчниковий резерв слід трактувати як медичне «показання» для як найшвидшої реалізації репродуктивної функції. Найбільш логічний і практичний спосіб збереження яєчникового резерву – гальмуючий вплив на фолікулогенез: необхідно припинити дозрівання фолікулів, виключити їх атрезію та усунути непотрібну овуляцію. Саме, за допомогою сучасних комбінованих оральних контрацептивів вдається заблокувати гормонозалежні стадії фолікулогенезу (ріст вторинного фолікула до другого антрального і далі аж до овуляції). Особливо це стосується пацієнток із доброякісними ретенційними утвореннями яєчників.
Застосування сучасних контрацептивних гормональних засобів у жінок, які не мають потреби у контрацепції, є новою віхою в історії контрацепції і новим
напрямом у гінекології (контрацептивне лікування). Тим більше, що терапевтична і профілактична дія комбінованих оральних контрацептивів доведена за таких клінічних станів: порушення менструального циклу, дисменорея, прояви гіперандрогенії (себорея, акне, гірсутизм, алопеція), передменструальний синдром і передменструальний дисфоричний розлад, кісти яєчників, ендометріоз і аденоміоз, міома, запальні захворювання органів малого таза, ревматоїдний артрит, розсіяний склероз, менструальна мігрень, астма, доброякісні захворювання молочної залози, рак яєчників, гіперплазія ендометрія.
Індивідуальний підбір контрацептивного засобу – запорука доброї переносності, тривалості прийому, успішного терапевтичного ефекту.
Жінки, які приймали комбіновані оральні контрацептиви у пременопаузі, порівняно з тими, хто їх не застосовував, можуть бути захищені від розвитку ішемічної хвороби серця завдяки антиатеросклеротичній дії препаратів.
Другий виступ Світлани Іванівни був присвячений проблемі пролактинемії.
Професор С.І. Жук звернула увагу присутніх на те, що у деяких жінок стресова секреція пролактину формує стабільне підвищення його концентрації, що не супроводжується галактореєю, − латентна гіперпролактинемія. Такі пацієнтки скаржаться на біль, дискомфорт і відчуття розпирання у молочних залозах, набряклість. Цей стан часто асоціюється з надмірною секрецією пролактину у фазі глибокого сну. В нормі секрецію пролактину контролюють гіпатоломічні дофамінергичні нейрони. Однак в умовах стресу чи під час глибокого сну «сторожова» секреція дофаміну знижується і ні чим не стримуваний пролактин потрапляє у кровоток викликаючи згадані клінічні симптоми.
Психологічні стресори зумовлюють усі види дисфункціональних порушень статевої сфери – від передменструального синдрому до гіпоталамічної форми аменореї. Тривале, інтенсивне переживання негативних емоцій активує лімбіко-ретикулярні структури мозку; при цьому посилюються нисхідні нервові гуморальні впливи на периферичні органи.
Фізіологічно емоційний стрес обов’язково супроводжують порушення основних біоритмів: активності і сну, менструального циклу, ритму синтезу гормонів. Формується інформаційна стадія розвитку репродуктивної дисфункції. Однак, якщо подразнюючі фактори продовжуюють діяти, то нормальні регуляторні механізми в силу «втомлюваності» і «конфлікту з верхами» поступаються місцем локальним патологічним механізмам – виникає дисфорія і загибель частини клітин. Цю стадію розвитку патологічного процесу розглядають як метаболічну. Саме так відбувається соматизація – психоемоційні проблеми формують захворювання фізичного тіла.
До фізичних стресорів належать: м’язове навантаження, хірургічні втручання (операції, у т.ч. аборти, інвазивні методики обстеження), фізичні травми, темнота, різкі коливання температури навколишнього середовища.
Метаболічні, нейроендокринні стресори: гіперглікемія і гіпоглікемія, гіпертиреоз і гіпотиреоз, гіперкортицизм і гіпокортицизм, гіперандрогенія.
Чим сильніший стресор, тим швидше і глибше буде занурюватися в «мовчання» жіноча фертильність з розвитком у подальшому безпліддя.
Найпоширеніші стресозалежні порушення включають: дисменорею, передменструальний синдром, ендометріоз, ожиріння.
Згідно з рекомендаціями ВООЗ, у безплідної пари після виключення чоловічого фактора першим дослідженням у жінки, має бути визначення концентрації пролактину. При всій актуальності проблеми гіперпролактинемії парадоксальним є масштаб її гіподіагностики. За даними опитування акушерів-гінекологів жіночих консультацій у 2013 р., лікарі скеровують на дослідження пролактину лише 60% пацієнток з порушеннями репродуктивної функції і менструального циклу. У 30% з них виявляють гіперпролактинемію. Причини цього прості – відсутність регламентованого скринінгу і лікарська недооцінка важливості цього ендокринного показника.
Свій виступ Світлана Іванівна завершила такими словами: «Раціональний алгоритм застосування медичних можливостей сформулював ще Гіпократ:
«Для зцілення людини існують три речі: перша – слова, друга – трава, третя – ніж». Не менш важлива ще одна думка: не слід сподіватися на чергову «панацею», тим паче спекулювати «негормональністю» лікування. Застосовувати на благо пацієнток весь спектр ефективних лікарських і нелікарських інструментів з урахуванням комплаєнтності – найважливіший постулат медицини ХХІ сторіччя!»

Рубрика Конференции














Отзывов нет
Комментариев пока нет.
Оставьте свой отзыв